Etiologiczne modele zaburzeń psychicznych


http://www.psicologia-online.com/articulos/2009/01/modelo_etiologicos.shtml
Zaburzenia psychiczne są bardzo zróżnicowane i mogą mieć swoje źródło w biologicznej, dynamicznej, systemowej lub poznawczo-behawioralnej przyczynie. Ważne jest, aby dobrze oddzielić każdą z tych możliwości i poznać jej cechy, aby ustalić odpowiednią diagnozę dla pacjenta i zaoferować mu leczenie, które najbardziej mu odpowiada..
Z tego powodu w tym artykule PsychologyOnline wyjaśnimy szczegółowo modele etiologiczne zaburzeń psychicznych, w tym studium przypadku i jego analiza.
Możesz być także zainteresowany: Różnica między chorobą psychiczną a wskaźnikiem zaburzeń psychicznych- Wprowadzenie do modeli etiologicznych zaburzeń psychicznych
- PRZYPADEK: 45-letni mężczyzna
- Analiza studium przypadku
- Czynniki predysponujące
- Czynniki wytrącające
- Czynniki konserwacyjne
- Czynniki hamujące
- Stabilność celów
- Zakochać się
- Etiopatogeneza zaburzeń psychicznych
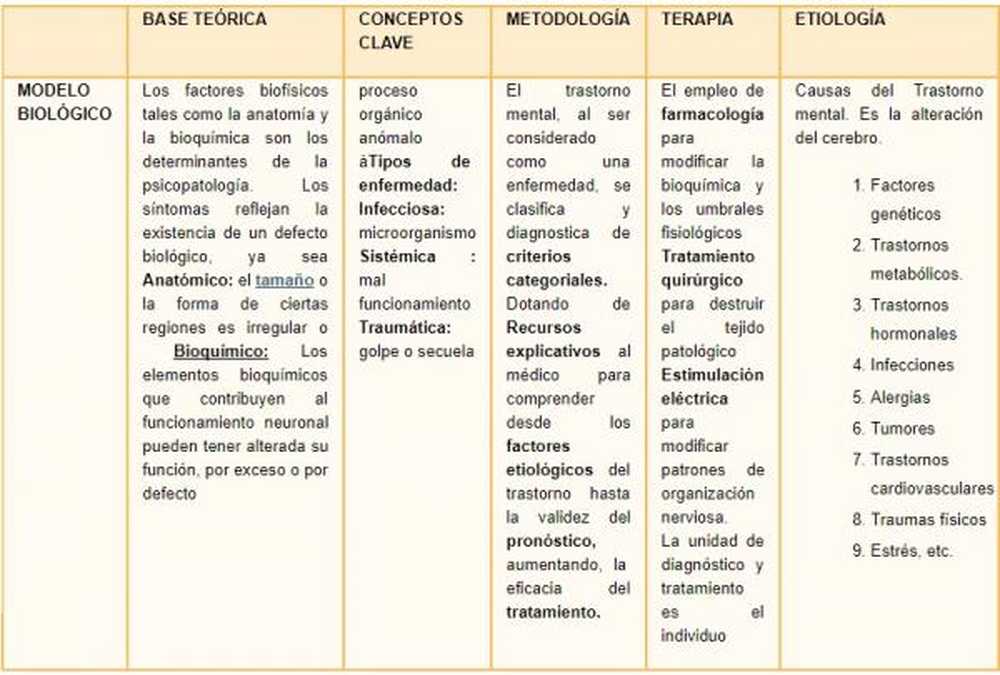
- Model biologiczny
- Leczenie farmakologiczne OCD
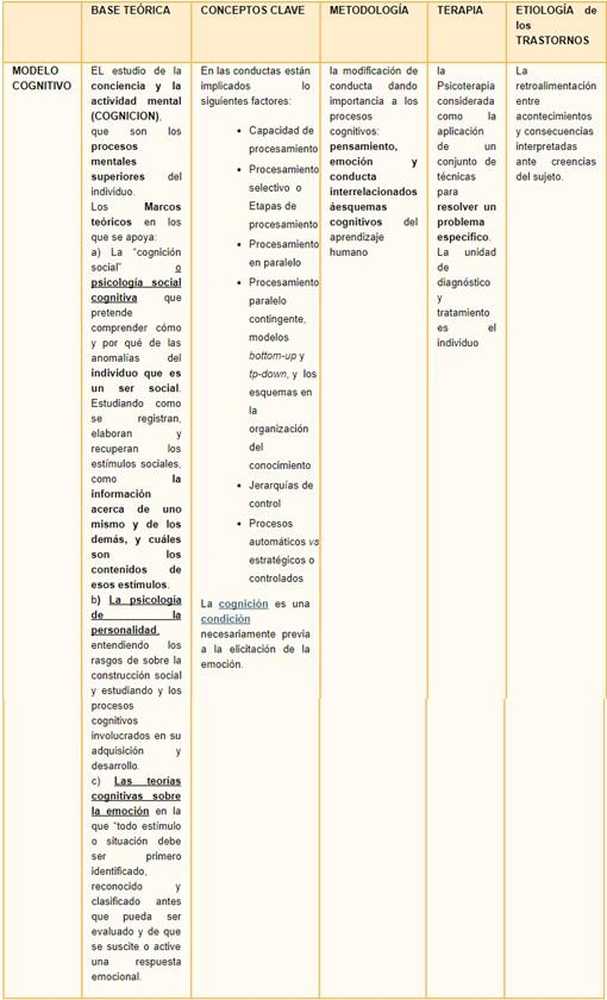
- Model poznawczo-behawioralny
Wprowadzenie do modeli etiologicznych zaburzeń psychicznych
Istnieje teraz ogólna myśl o etiologia zachowań anomalnych jako rozmieszczenie istniejących potencjałów - do pewnego stopnia - u wszystkich osób, obserwując, że przyczyny patologii przejawiają się dzięki różnorodnej zbieżności warunków biologiczne, psychologiczne i społeczne określony. Zaczynając od podstawy, że gdy te elementy były adekwatne pod względem jakości i ilości, możliwa byłaby konstytucja zdrowej osoby, a przy jego nieobecności lub nietypowej obecności miałoby miejsce pochodzenie psychopatologii.
Działanie i / lub specyficzna reakcja w każdym z czynników etiologicznych nieuchronnie wpływa na innych. Nie można zagwarantować, że tylko jeden z nich uruchomi mechanizm patologicznych zachowań, lub że najpierw nastąpi niepowodzenie organiczne, a następnie zaburzenie psychopatologiczne, ani uraz psychiczny i jego późniejsze odcisk biologiczny. Wszystko jest powiązane z każdym z tych czynników, co prowadzi do powstania w niekorzystnej sytuacji, dyskomfortu psychicznego i biologicznego obwodu, który pozwala i podtrzymuje go. Istotne są zmienne o charakterze ilościowym lub jakościowym, a także ich czasowość, ponieważ determinują warunki.
Na przykład bodźce krótkoterminowe, które nie są powtarzane z wystarczającą częstotliwością, powodują zmiany tylko na poziomie ilościowym, a nie jakościowym; tylko po to, aby uzyskać pewną wartość ilościową (różną w zależności od indywidualnych cech podkreślających nawet specyficzne cechy w momencie interpretacji podmiotu), a teraz współpracując z uporem w czasie na skalę, będzie miała swoje tłumaczenie w aspekcie jakościowym. Wpływanie na bodźce długoterminowe, możliwość modyfikowania nawet kodów genetycznych i bodźców afektywnych.
Teorie i wyjaśnienia pomagają i uzupełniają się wzajemnie, aby kontynuować badanie złożoności istoty ludzkiej, niektóre poprzez uczenie się innych poprzez biologię, stosunki społeczne ... a wszystkie one są tylko częściami całości dla znaleźć adaptacyjne i zdrowe mechanizmy dla człowieka. Jak opisano poniżej, modele biologów szukają etiologii w fizjologii; psychoanaliza i modele dynamiczne w konformacji jaźni i osobowości; modele poznawczo-behawioralne, w nauce; i modele systemowe w relacji między jednostką a innymi pobliskimi systemami. Istnieją przypadki, w których predyspozycje biologiczne wskazane przez istotne obciążenie dziedziczne osłabiają inne zmienne, takie jak anomalie genetyczne, ale wydaje się, że reszta spektrum występuje w większych proporcjach w zaburzeniach opisanych przez Psychiatrę.

PRZYPADEK: 45-letni mężczyzna
Jedynie dziecko dojrzałych rodziców (urodziło się, gdy matka miała 43 lata i 40 lat). Ryzyko ciąży, ze stratami i bezwzględnym odpoczynkiem dziewięć miesięcy. Etap jego dzieciństwo było naprawdę ciemne i nieszczęśliwe z ojcem, u którego zdiagnozowano schizofrenię i który ze względu na swoje urojenia utrzymywał to dziecko i jego żonę w absolutnej ciszy, ponieważ uważał, że hałas jego głowy był spowodowany przez dwoje z nich. W ten sposób chłopiec spędzał więcej godzin na ulicy niż w domu, a kiedy spał, zakrył swój oddech pościelą, aby nie sprowokować gniewu ojca. W związku małżeńskim znany był z niewierności, której uczestnikiem był także jego młody syn. Matka musiała iść do pracy, ponieważ zostawił pracę jako przedstawiciel znanego producenta filmowego, ponieważ był prześladowany.
Relacje społeczne pacjenta ograniczały się do niektórych przyjaciół ze szkoły i okolicy, których nie zabrał do domu, aby uniknąć problemów. Ale czyje działania były zawsze na granicy nielegalności lub zagrożenia integralności fizycznej, z kilkoma wypadkami samochodowymi na jego koncie.
Obecnie zmienia się krąg przyjaciół - aby uniknąć ich odkrywania “dziwactwa”, trzyma dwóch przyjaciół z dzieciństwa, z których jeden już traci z nim kontakt z powodu jego rzekomego przylgnięcia do mojej przyjaźni.
Kiedy był nastolatkiem i po tym, jak ojciec powiadomił jego syna, powiesił się w domu; będąc pierwszym, który go znajdzie. Stąd ich kompulsywne akty że udali się do więcej i że do dnia dzisiejszego utrzymują się do tego stopnia, że ich rytuały zajmują więcej niż 6 godzin dziennie. Trzy razy zaczął pukać do drzwi przed wyjściem z domu lub przed wejściem.
Ma złudzenia jak jego ojciec pojawia się im w snach siedzących na łóżku i wielka potrzeba robienia rzeczy bardzo szybko. Słyszy też odgłosy, które powodują u niego ból.
Jego związki małżeńskie nie przekroczyły 2 lat trwałości aż do pierwszego małżeństwa, które trwało 14 lat.
Jego stabilność pracy była intensywna, stworzył spółdzielczą firmę systemową, a następnie stworzył kilka firm finansowych i nieruchomościowych, w których kontynuuje, jego celem było stać się właścicielem budynku w Madrycie i nie być pozbawionym kaprysu.
Jego żona poprosiła go, aby odwiedził specjalistę w wieku 34 lat, a jego rytuały i impulsywność dla czystości, porządku i kontroli wszystkich członków rodziny i członków jego firmy były już rozpaczą, oprócz tego, że był za pomocą kokainy przez długi czas - od 29 roku życia - nawet rok przed opuszczeniem domu, czasami przyjmował tę substancję. Nie wszedł na białe pasy przejść dla pieszych, zanim przekroczył światłach, dodał wszystkie tablice rejestracyjne samochodów, które zostały zatrzymane, a jeśli nie dodały nieparzystej liczby, nie przekroczył granicy - do tego stopnia, że pewnego dnia policja zadzwoniła do jego domu. żeby go podnieść, bo ktoś widział go stojącego na światłach na ulicy Genova przez ponad półtorej godziny bez przechodzenia; Wybrałem słowo, które zostało powiedziane lub że pomyślał i powtórzył nieparzystą liczbę, która zaczęła się od 3 i nie miał końca, jeśli nie mógł powtórzyć ich, co sprawiło, że powtórzyliśmy nam sztuczki, takie jak zadawanie na różne sposoby, miał prawdziwą obsesję dobrze się bawił, nie chciał nic wiedzieć o chorobach, apteczka była pełna leków na ostatnią generację na wszelki wypadek, spryskała wszystkie ubrania środkami bakteriobójczymi, kupowała kompulsywnie, miała nadmierną troskę o wygląd fizyczny - nawet członków rodziny, Był odpowiedzialny za kupowanie ubrań do tego wszystkiego - potrzebował uwielbienia na stałe; To był jeden z jego środków przeciwbólowych, kolejna niewierność i uczucie rozpoznania.
Poczuł ulgę tylko wtedy, gdy osiągnął swój wymyślony cel, a potem rozpoczął się kolejny rytuał. Nigdy nie zaakceptował swojej choroby, byli po prostu ekstrawaganckimi maniami, a jeśli się mu sprzeciwił, okazał wystarczająco dużo wrogości i nieufności.
Nie dostał tytułu Business w przypadku braku kursu angielskiego, w którym nigdy nie uczestniczył. Jego praca jest związana ze światem finansów i inwestycji i zakłada a bardzo wysoki poziom stresu.
Z jego związku małżeńskiego urodził się syn, który ma 7 lat i który po początkowej radości spowodował wiele niepokoju i strachu. Poddany leczeniu przez żonę, zrywa związek, ponieważ zaczyna nowy.
Dziś ma 43 lata, porzuciła psychoterapię i nigdy nie brała leków.
Analiza studium przypadku
Po pierwsze, zaznacz, że to jest zaburzenie lękowe i dlatego czytanie związane z tego typu zaburzeniami zawsze będzie przydatne dla poprawne zrozumienie OCD. Kryteria diagnozy zaburzenia obsesyjno-kompulsyjnego DSM-IV (APA, 1994): · 300.3 Zaburzenie obsesyjno-kompulsyjne.
A. Obsesje lub kompulsje: Wielokrotności już opisane
Obsesje są definiowane przez:
(1) Myśli, impulsy lub powtarzające się i uporczywe obrazy, które są doświadczane, czasami w czasie zakłócenia, jako natrętne i niewłaściwe, i powodują wyraźny niepokój lub dyskomfort. W ostatnich latach już się męczyło, co powodowało, że nie był w stanie ich powstrzymać.
(2) Myśli, impulsy lub obrazy nie są po prostu nadmiernymi obawami o problemy życia codziennego. Interesował się śmiercią, wyglądem twarzy w ścianach.
(3) Osoba próbuje zignorować lub stłumić takie myśli lub impulsy lub zneutralizować je inną myślą lub działaniem. Z kompulsywnymi działaniami.
(4) Osoba uznaje, że myśli, impulsy lub obsesyjne obrazy są produktem ich własnego umysłu (nie narzuconego tak, jak w przypadku wstawiania myśli). Wiedział, że tylko lub niewielu ludzi miało te myśli i że zostały stworzone przez niego samego.
Kompulsje są definiowane przez:
(1) Powtarzające się zachowania (np. Mycie rąk, porządkowanie, sprawdzanie) lub czynności umysłowe (np. Modlitwa, liczenie, powtarzanie słów w ciszy), które osoba czuje się zmuszona wykonać w odpowiedzi na obsesję lub zgodzić się z zasadami, które muszą być sztywno stosowane. Wspomniane już.
(2) Zachowania lub działania umysłowe mają na celu zneutralizowanie lub zmniejszenie dyskomfortu lub jakiegoś przerażającego wydarzenia lub sytuacji; jednak te zachowania lub działania umysłowe nie są realistycznie powiązane z tym, co mają zneutralizować lub zapobiec, lub są wyraźnie nadmierne.
B. W pewnym momencie choroby, osoba uznaje, że obsesje lub kompulsje są nadmierne lub irracjonalne. Chociaż próbował je ukryć, kiedy zostali wykryci, nie mógł przestać o nich mówić i kontrastować z zachowaniami innych, zawsze w szyderczym tonie, jak gdyby to była sympatyczna postawa.
C. Obsesje lub kompulsje powodują wyraźny dyskomfort; utrata czasu (ogólnie osoba spędza w nich ponad godzinę dziennie); o znacząco zakłóca rutynę jednostki, jej działalność zawodowa, działalność społeczna lub relacje z innymi.
OCD wiąże się z utratą kontroli przez pacjenta nad jego myślami, a nawet zachowaniami. Ten fakt jest zresztą doświadczany w sposób paradoksalny, podczas gdy pacjent rozpoznaje takie myśli i / lub zachowania jako produkt samego siebie. Prowadzi to do pewnych komplikacji, takich jak na przykład, że pacjent przestaje rozpoznawać nadmierną obsesję lub kompulsje, krótko mówiąc, że ma małą świadomość choroby (ten aspekt, na który DSM-IV wyraźnie zwraca uwagę).
Etiologia OCD jest wieloczynnikowy z interakcją większą lub mniejszą czynniki genetyczne, psychologiczne i społeczne Różne ramy teoretyczne zbiegają się z propozycją, że może to być połączenie aspektów genetycznych, psychologicznych i kulturowych.
Czynniki predysponujące
Odnoszą się do indywidualnych cech, sytuacji rodzinnych i społecznych, które czynią osobę bardziej podatną na cierpienie. Zwiększą prawdopodobieństwo pojawienia się pewnego zaburzenia. To są te Czynniki predysponujące do zaburzeń psychicznych:
Dziedzictwo
Niektóre symptomy są już obserwowane u jego ojca, takie jak wrogość, niestabilność emocjonalna, chociaż nie miał on żadnych autodestrukcyjnych pomysłów, jego agresywność skierowała ją ku innym. Od ojca jest wskazany w tekście niestabilność małżeńska, agresywność.
Zmienne osobiste
Zachowania ryzykowne, dziwne i rzadkie Nadużywanie substancji: zaczęło się, gdy miał 29 lat Umiejętności społeczne: Zawsze był nieśmiały i wycofany oraz z kilkoma przyjaciółmi w zakresie niestabilności ze swoimi partnerami: Od 16 roku życia jest to ogólny trend i to nadal charakteryzuje jego dorosłe życie”.
Złudzenia
Fantazje, które jego ojciec im przedstawia w snach siedzących na łóżku i konieczność robienia rzeczy szybko
Osobowość
Ten niestabilny, agresywny sposób zachowania mógł się nauczyć i zwiększyć dzięki używaniu narkotyków, ale jest też całkowicie Może mieć dziedziczny składnik biologiczny, ponieważ jego matka mówi, że babka ze strony ojca była traktowana przez rodzinę w specjalny sposób, aby nie cierpiała “zaskakuje” i będzie się dąsać.

Czynniki wytrącające
Czynnikami, które wydają się wpływać na patogenezę dzieci rodziców z zaburzeniami psychicznymi, są czynnik genetyczny, wiek dziecka, jakość rodzicielstwa, środowisko rodzinne, występowanie ostrych zdarzeń życiowych i przewlekłe przeciwności, liczba rodziców choroba i przewlekłość choroby rodzicielskiej. W odniesieniu do wieku dziecka istniejące dane potwierdzają pogląd, że istnieją różne konflikty i problemy w zależności od okresu ewolucji, przez który przechodzi dziecko; Wydaje się, że wiek od 0 do 5 lat i początek okresu dojrzewania są najbardziej narażone. Tak jak w tym przypadku.
Niezgodność rodzicielska - jakość rodzicielstwa i środowisko rodzinne
Wszystkie te odważne wyróżnione czynniki są czynnikami przyspieszającymi, chociaż przewlekłe przeciwności nie mogą być przypisane w momencie dojrzałości, ponieważ jej środowisko społeczno-emocjonalne i gospodarcze jest bardzo korzystne od 25 roku życia.
Zmienna rodzinna: Jako dziecko nie otrzymało od rodziców wykształcenia zaufania i stabilności, ale oparte na nadpobudliwości i strachu, a także przeciwnościach gospodarczych. Wycinanie rodziny: nie było wycinania rodziny, aż do śmierci ojca, ale miała niespójną i nieufną atmosferę, uczucia były głównie ze strony matki, ale konieczność pracy nie mogła naprawić poczucia opuszczenia. Środowisko rodzinne było więc obrzydliwe i mało wzmacniające poczucie własnej wartości i ochronę. Oprócz tego, że został zredukowany do rodziców i babki ze strony matki, którzy czasami mieszkali z nimi sporadycznie.
Występowanie ostrych zdarzeń życiowych i przewlekłych przeciwności
Oprócz strachu, którego doświadczył w dzieciństwie z zachowaniem ojca, gwałtowna śmierć ojca, pozostawiając wielkie poczucie winy, które miało miejsce w okresie dorastania obecnych i chronicznych przeciwności gospodarczych, było najbardziej decydującym czynnikiem w wygląd OCD. Drugi ostry kryzys (od śmierci ojca) był spowodowany narodzinami jego syna i nałożeniem przez żonę udania się do specjalisty.
Czynniki konserwacyjne
Nieprzetworzony pojedynek i ekonomiczna sytuacja rodzinna przeciwności gospodarczych, dopóki nie zacznie działać. Niemożność utrzymania stałych relacji uczuciowych z innymi kobietami, które zawsze mu nie ufają. Relacje z najbliższymi przyjaciółmi zawsze wypróbowują sytuacje graniczne, z historią kilku wypadków samochodowych, to znaczy ich niechęcią do ryzyka (kompulsywne) i poszukiwaniem ryzyka (impulsywnego), a także agresywnym i nieprzewidywalnym zachowaniem. Zmniejszanie coraz bardziej ich relacji społecznych.
Złudzenia
Fantazje, które jego ojciec im ukazuje w snach siedzących na łóżku i potrzeba robienia rzeczy szybko Niezbyt wyspecjalizowana pomoc - unikanie -, stały lot są najważniejszymi czynnikami utrzymania w ich zachowaniu.
Czynniki hamujące
Głównym czynnikiem hamującym są ich kompulsywne akty, już wspomniane powyżej: napięcie i niepokój, które wywodzą się z obsesyjnych myśli, znajdują ulgę dzięki działaniu kompulsywnego
Stabilność celów
Stabilność celów utrzymania jego pracy i bycia właścicielem i budowniczym budynku w Madrycie jest więcej niż spełniona, do tego momentu osiągnięcie tego pozwoliło mu spędzić kilka lat bez poważnego kryzysu związanego z chorobą, którą cierpi. Szukała schronienia w swoim małżeństwie i wspierała swoją stabilność, nie doświadczając ostrych kryzysów, dopóki nie urodzi dziecka.
Zakochać się
Okresy początkowe w twoich relacjach afektywnych to okresy, w których czujesz się towarzyszony, kochany i odwzajemniony, z których wszystkie wywierają hamujący wpływ na objawy zaburzenia.
Etiopatogeneza zaburzeń psychicznych
Obecnie istnienie a wieloczynnikowa hipoteza w etiologii OCD, ale z podłożem głównie biologiczny. Zaburzenie obsesyjno-kompulsyjne (OCD) jest etiologicznie heterogeniczną i wielowymiarową patologią, mimo że z modelu biologicznego jest badane z następujących perspektyw.
Obecnie leczenie OCD, które wykazało skuteczność w kontrolowany sposób, to: leczenie narażenia z zapobieganiem reakcji i leczenie psychofarmakologiczne. Ponadto kilka odmian na ich temat obejmuje głównie leczenie poznawcze, sposoby stosowania (wyimaginowane narażenie, leczenie grupowe, rodzina itp.) Oraz leczenie skojarzone. Następnie opisaliśmy dwa modele: biologicznego i poznawczo-behawioralnego.
Model biologiczny
To są różne hipoteza modelu biologa:
- Hipoteza serotoninergiczna: na podstawie nieprawidłowej regulacji serotoniny, ponieważ przeciwdepresyjny inhibitor wychwytu zwrotnego serotoniny zmniejsza intensywność objawów w tym typie zaburzenia. Obecnie zidentyfikowano dużą liczbę receptorów serotoninergicznych i wiadomo, że najbardziej zaangażowanym receptorem jest 5-HT1A, ale nie jest to jedyny.
- Hipoteza dopaminergiczna: Chociaż wiadomo, że serotonina odgrywa bardzo ważną rolę w tym zaburzeniu, wpływa to również na układ dopaminowy, o czym świadczy występowanie objawów obsesyjnych w zespole Gilles de la Tourette i post-mózgowej chorobie Parkinsona. W obu zaburzeniach zwoje podstawne są dotknięte dysfunkcją dopaminergiczną. Obecnie uważa się, że układ dopaminergiczny jest zaangażowany w pewne podtypy nietypowego OCD: te z współistniejącymi tikami i te ze współistniejącymi objawami psychotycznymi.
- Hipoteza autoimmunologiczna: w chorobach autoimmunologicznych atakujących jądra podstawne, takich jak pląsawica Sydenhama, objawy obsesyjno-kompulsyjne pojawiają się wraz ze zjawiskami ruchowymi, a nawet wcześniej.
- Hipoteza genetyczna: badania na krewnych ujawniają, ogólnie, współczynnik rozpowszechnienia oscylujący między 0 a 36%, co sugeruje istnienie czynników o charakterze genetycznym związanych z OCD. W ostatnich badaniach między bliźniakami homozygotycznymi, bliźniakami heterozygotycznymi i badaniami Paulsa, dowody zaburzeń rodzinnych zaangażowanych w tę jednostkę są skonsolidowane. Wydaje się jednak jasne, że dziedziczenie nie może w pełni wyjaśnić ekspresji OCD i konieczne są dodatkowe czynniki, które modyfikują tę wcześniejszą podatność genetyczną..
Ponadto postęp technik neuroobrazowania umożliwił obserwację zmian hemodynamicznych części mózgu zaangażowanych w OCD. Opisano hiperfunkcję kory oczodołowo-czołowej z pozytronową tomografią emisyjną w OCD, wyraźnie odróżniając ją od zaburzeń depresyjnych i schizofrenii, w których wykazano niedoczynność tego samego obszaru. Wspólne stosowanie technik behawioralnych i testów neuroobrazowania pozwoli lepiej zrozumieć funkcje i lokalizację obszarów zaangażowanych w to zaburzenie. Ostatnie badania pokazują, że prowokacja objawów obsesyjno-kompulsyjnych koreluje ze zwiększonym przepływem w korze oczodołowo-czołowej i zmianami jądra ogoniastego. Warto zauważyć, że wynik tych technik oceny efektów leczenia jest niezależny od tego, czy jest to leczenie behawioralne czy farmakologiczne.
Podsumowując: teoria serotoninergiczna jest nadal podstawowa dla patogenezy OCD, ale niewystarczająca, pozostawiając otwarte badania na temat zaangażowania jąder podstawy i układu dopaminergicznego, bez wykluczania czynników autoimmunologicznych lub innych (neuropeptydy, arginina, wazopresyna, oksytocyna). i somatostatyna), które mogłyby pomóc w przyszłości rzucić światło na różne podtypy OCD i jego inkardynację w zaburzeniach spektrum obsesyjno-kompulsyjnego.
Leczenie farmakologiczne OCD
Psychofarmaceutyki zostały obficie wykorzystane w Leczenie OCD. W długim okresie, od lat 60. do 90., stosowanym lekiem była klomipramina (Anafranil), trójpierścieniowy lek przeciwdepresyjny, którego skuteczność była tradycyjnie związana ze zmniejszeniem objawów depresyjnych (Marks i in., 1980)..
Pod koniec dekady lat 80. pojawił się zestaw nowych leków, selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI), które, w oparciu o rolę, jaką serotonina odgrywa w OCD (Barr, Goodman and Price, 1992), były ważnym krokiem w farmakologicznym leczeniu tego zaburzenia. Wydaje się, że skuteczność SSRI nie jest związana z występowaniem objawów depresyjnych, a także mają mniej skutków ubocznych niż klomipramina (Rasmussen, Eisen i Pato, 1993, Freeman i in., 1994)..
Model poznawczo-behawioralny
W przeciwieństwie do poprzednich modeli, które odwołują się do przyczyn wewnętrznego rozwoju ludzi, modele poznawczo-behawioralne wyjaśnić psychopatologię na podstawie uczenie się nieodpowiednich odpowiedzi do czynników środowiskowych.
Modele te uznają, że czynniki genetyczne i biologiczne zakładają pewne ograniczenia strukturalne, na których działa nauka. Uznają również, że istnieją zaburzenia, które nie są wynikiem uczenia się, takie jak autyzm, zaburzenia psychotyczne lub zaburzenie dwubiegunowe.
Jego największym wkładem jest to otworzyć możliwość działania jednostce (i terapeucie) próbować pokonać jego ograniczenia.
Zabiegi psychodynamiczne z przeszłości doprowadziły do przejściowych ulepszeń, dlatego OCD zyskał reputację trudnych problemów (Coryell, 1981). Następnie, z terapii behawioralnej, początkowe podejścia były również problematyczne. W rzeczywistości, chociaż nastąpiła poprawa w leczeniu problemu, była ograniczona. Zastosowanie zatrzymywania myśli i innych procedur opartych na kontroli awaryjnej było użyteczne tylko u niewielkiego odsetka pacjentów (mniej niż 50%) (Stern, 1978). Sytuacja poprawiła się dzięki zastosowaniu technik stosowanych w innych zaburzeniach lękowych, w szczególności w przypadku fobii. Zastosowanie systematycznej desensytyzacji i innych technik, takich jak paradoksalna intencja skupiona na powtarzającej się werbalizacji obsesyjnych myśli, ułatwiło podejście OCD, choć niezbyt znacząco (Beech and Vaughan, 1978). OCD oparł się mocy wykazywanej przez leczenie terapii zachowań w przypadku zaburzeń lękowych.
Jednak specyficzna metoda terapia poznawczo-behawioralna zadzwonić „Zapobieganie ekspozycji i reakcji„Jest skuteczny dla wielu osób z OCD. Ta metoda oznacza, że pacjent celowo lub dobrowolnie stoi twarzą w twarz z przerażającym obiektem lub ideą, bezpośrednio lub z wyobraźnią.” Jednocześnie pacjent jest zachęcany do powstrzymania się od rytuałów wsparcie i struktura zapewniona przez terapeutę, a być może także inne, które pacjent rekrutuje, aby mu pomóc. Na przykład osoba, która kompulsyjnie myje ręce, może być zachęcana do dotykania obiektu, który jej zdaniem jest skażony, a następnie osoba jest zachęcana aby uniknąć prania przez kilka godzin, aż sprowokowany lęk zostanie znacznie zredukowany. Leczenie postępuje krok po kroku, kierując się zdolnością pacjenta do tolerowania lęku i rytuałów kontrolnych. Jak postępuje leczenie, większość Pacjenci stopniowo odczuwają mniej niepokoju spowodowanego obsesyjnymi myślami i mogą oprzeć się kompulsywnym impulsom.
The Terapia behawioralna EPR podkreśla zmianę przekonań i schematów myślowych cierpiących na OCD; Wychodząc od jednej z teorii Alberta Ellisa, z której problemy psychopatologiczne tłumaczą system nieodpowiednich przekonań (irracjonalnych przekonań), aby stawić czoła ich codziennemu życiu, a zatem oferować nieodpowiednie odpowiedzi.
Wkład poznawczy kwalifikuje się, zarówno czynniki związane z nabyciem i utrzymaniem. W genezie zaburzenia początkowe rozważenie problemu jako normalnego i przejście do patologicznego w zależności od jego oceny i interpretacji, implikuje postęp w modelu warunkowania i lepsze wyjaśnienie, jak powstaje zaburzenie. Zakłada to, z terapeutycznego punktu widzenia, wpływ na to, jak pacjent ocenia i interpretuje natrętne myśli. Z drugiej strony, w odniesieniu do utrzymania problemu, nalega na odpowiedzialność, w świadomości pacjenta, aby zmniejszyć istniejące niebezpieczeństwo.
Z podejścia poznawczo-behawioralnego podkreśla się modyfikację zachowania poznawczego poprzez poznanie (produkty, procesy, interpretację ...) i struktury poznawcze (przekonania, wartości)..
Metaanaliza van Balkoma i in. (1994) konkluduje, że RPA, sama lub w połączeniu z SSRI, jest bardziej skuteczna niż same leki SSRI.


Ten artykuł ma charakter czysto informacyjny, w psychologii internetowej nie mamy zdolności do diagnozowania ani zalecania leczenia. Zapraszamy do pójścia do psychologa, aby w szczególności zająć się twoją sprawą.
Jeśli chcesz przeczytać więcej artykułów podobnych do Etiologiczne modele zaburzeń psychicznych, zalecamy wejście do naszej kategorii psychologii klinicznej.


